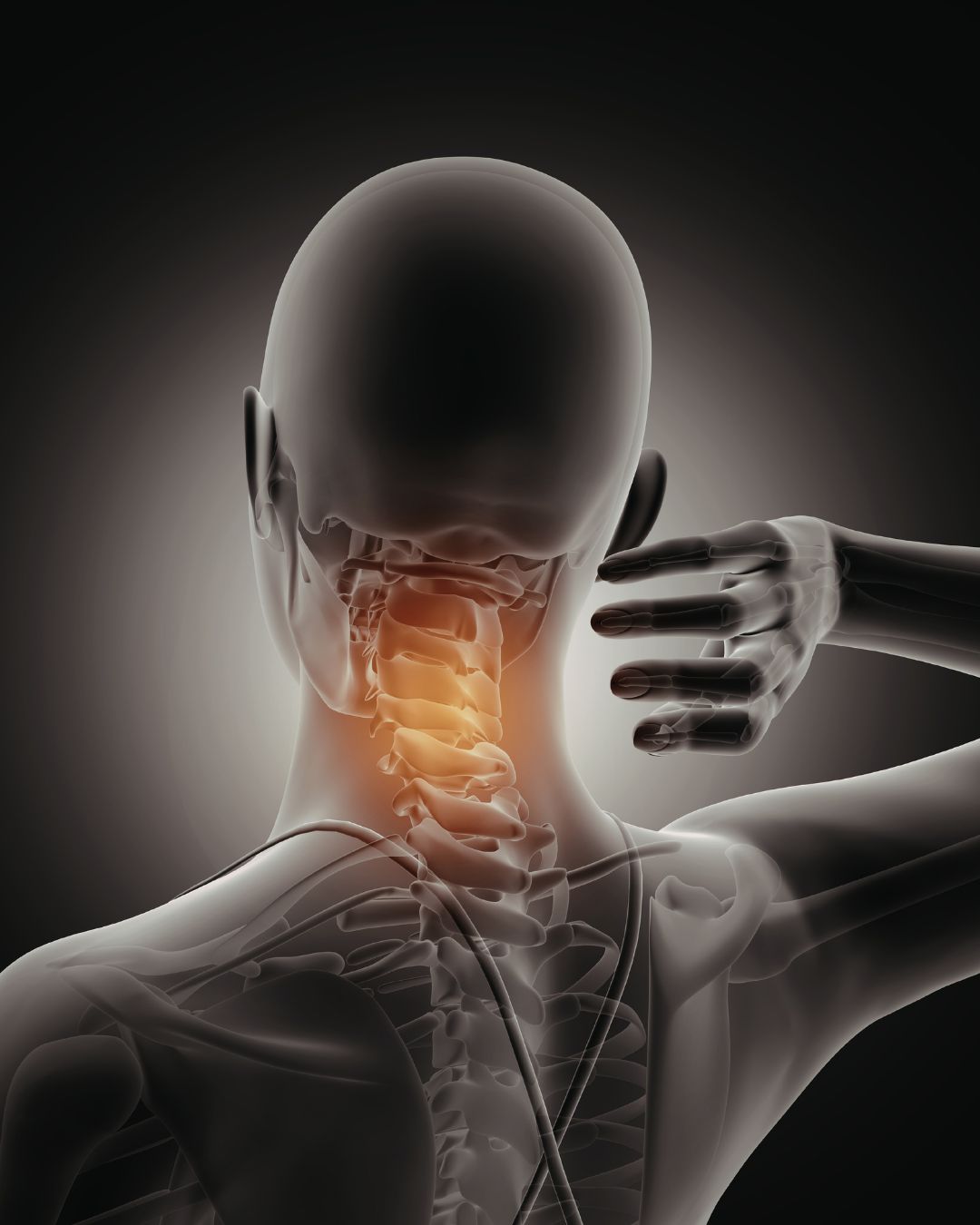
Distension cervical
La distensión cervical es una lesión en músculos o tendones del cuello causada por estiramiento excesivo. Más de 20 músculos
Noticias, artículos y videos de actualidad

La distensión cervical es una lesión en músculos o tendones del cuello causada por estiramiento excesivo. Más de 20 músculos
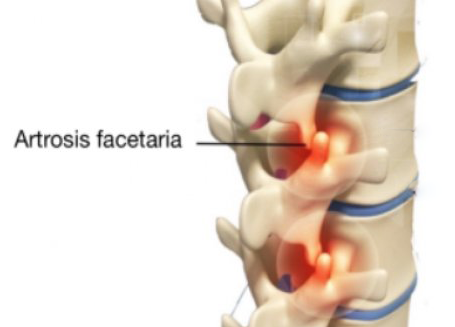
La Artrosis facetaria es una de las causas más frecuentes de dolor lumbar crónico y dolor cervical en adultos. Se
¿Qué es la discartrosis lumbar? La discartrosis lumbar, también conocida como artrosis lumbar o degeneración discal lumbar, es una enfermedad

En el último número de la revista de Policlínica, el Dr. Marques destaca la cirugía endoscópica como una opción especialmente

Como hemos mencionado, el ejercicio físico es una herramienta altamente eficaz tanto para la prevención como para el tratamiento del

Sabemos que una buena preparación es clave para el éxito de cualquier cirugía de columna. En nuestra unidad, nos dedicamos

Este domingo participamos en el Diario de Navarra con un reportaje en el especial “Medicina y Salud” donde detallamos todas

El pasado domingo tuvimos el placer de volver a participar en el suplemento de medicina y salud Más Salud de
La artrodesis es un procedimiento quirúrgico utilizado para llevar a cabo la fusión e inmovilización de uno o varios segmentos vertebrales

Un Camino hacia la Maestría Adquirir cualquier conocimiento o habilidad lleva tiempo. De ahí que se hable del concepto «curva

DIAGNÓSTICO EN PATOLOGÍAS DE COLUMNA La resonancia magnética (RM) es una de las herramientas más precisas y completas para el

Los dolores y molestias cervicales son cada vez más comunes debido a los hábitos cotidianos, especialmente en trabajos que requieren

La discopatía es una patología de la columna vertebral. Una de las causas más frecuentes de lumbalgia y cervicalgia. En

Qué es La columna vertebral está compuesta por 23 discos: 6 cervicales, 12 torácicos y 5 en la región lumbar.

La importancia del descanso a la hora de recuperarse de una dolencia de espalda, o no empeorar, es fundamental

El ligamento flavum o ligamento amarillo es la estructura más elástica de la columna vertebral, cualidad que varía y degenera

Los temporales de frio y lluvia y pueden traer consecuencias que afecten directamente a nuestra salud como las temidas caídas.

Diario de Navarra recogió el pasado fin de semana en su especial Salud y Medicina un nuevo reportaje dedicado al

Uno de los beneficios de la técnica endoscópica es la rápida recuperación tras la cirugía. El paciente generalmente se encuentra

Un año más participamos en el suplemento de medicina y salud Más Salud del Diario Vasco. Este mes precisamente celebramos

Los mejores especialistas en Traumatología se reunieron en el XI Congreso de la Asociación Española de Artroscopia (AEA) y la Sociedad

Levantar cargas de manera equivocada puede provocar importantes lesiones en la espalda, como la hernia discal. A medida que envejecemos,

Los avances en la medicina y las mejoras en la calidad de vida hacen que la esperanza de vida haya

¿Qué es la artrodesis? La artrodesis es un procedimiento quirúrgico utilizado para llevar a cabo la fusión e inmovilización
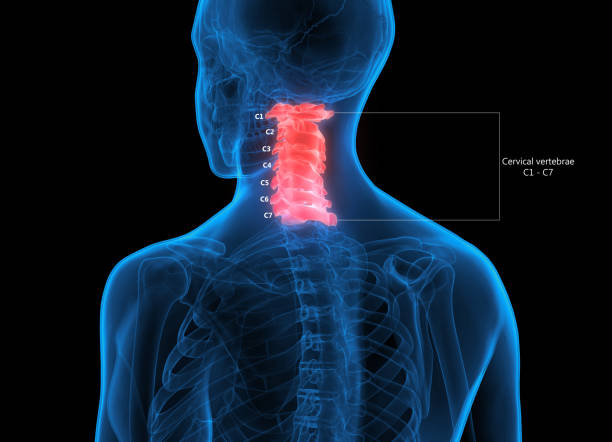
El segmento de movimiento cervical C5 C6 está ubicado en la parte inferior de la columna cervical y consta de
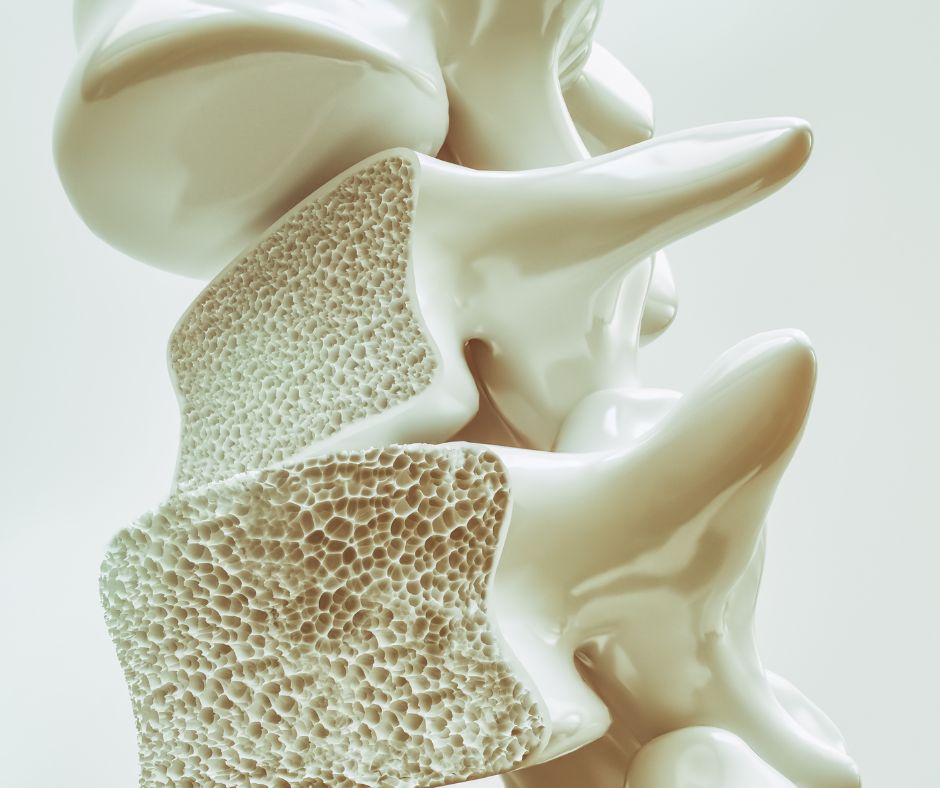
La osteoporosis es una enfermedad que reduce la densidad y la calidad de los huesos, ya que estos se vuelven más
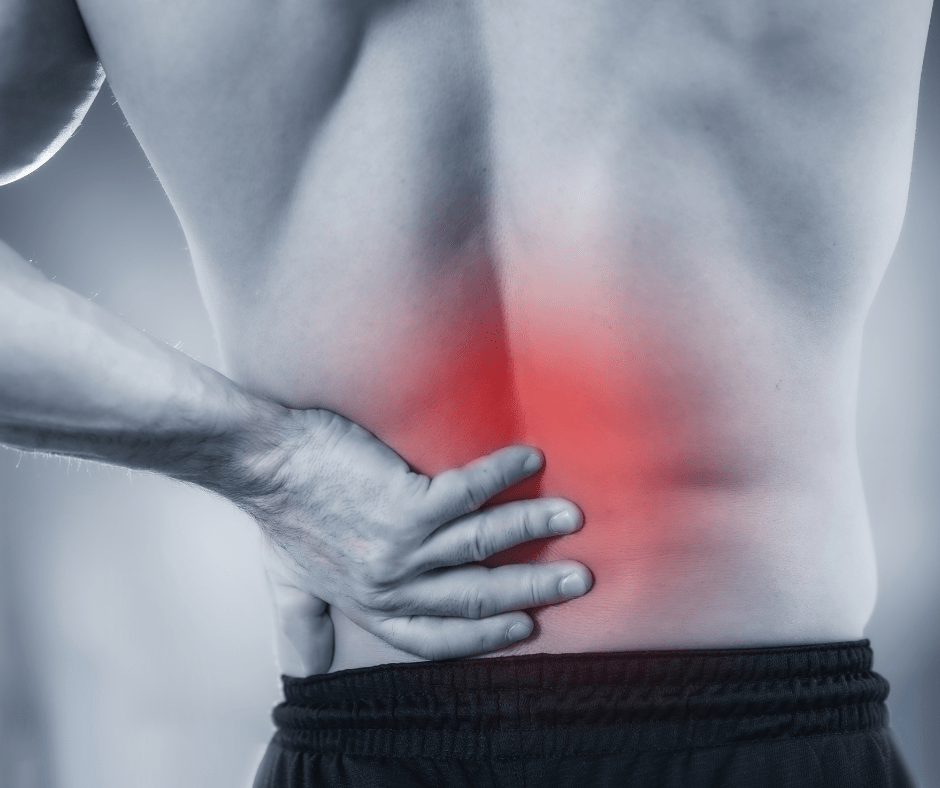
Una de las complicaciones que puede aparecer tras una cirugía de columna es la llamada fibrosis postquirúrgica. Se trata
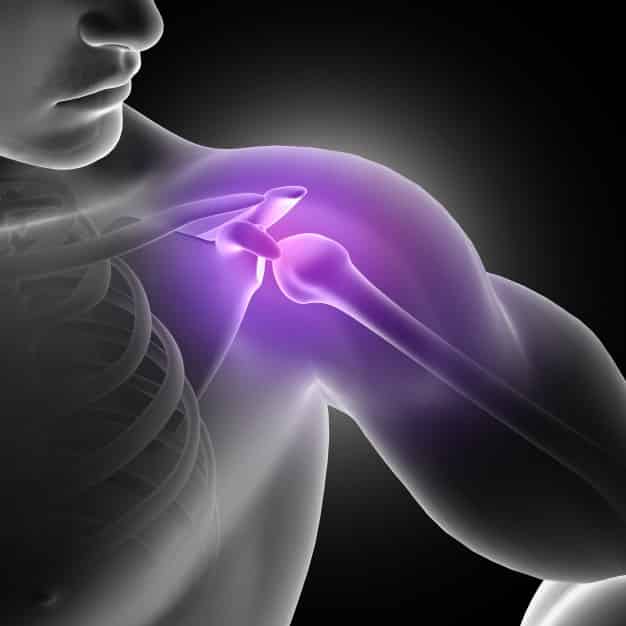
El «hombro doloroso» puede resultar sumamente limitante y molesto para la persona que lo padece. Aparece en la articulación del
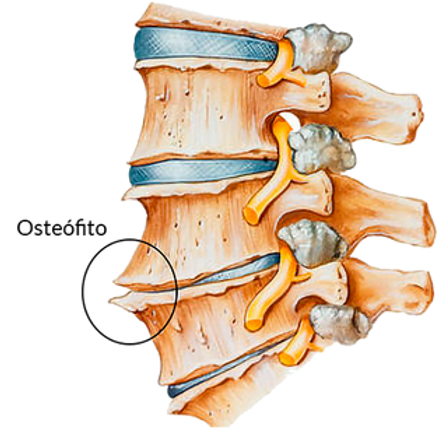
Las enfermedades óseas afectan a millones de personas en todo el mundo. Muchas son resultado de la degeneración y el

La columna vertebral está formada por el conjunto de vértebras que pueden sufrir una desviación. La cifosis y la lordosis